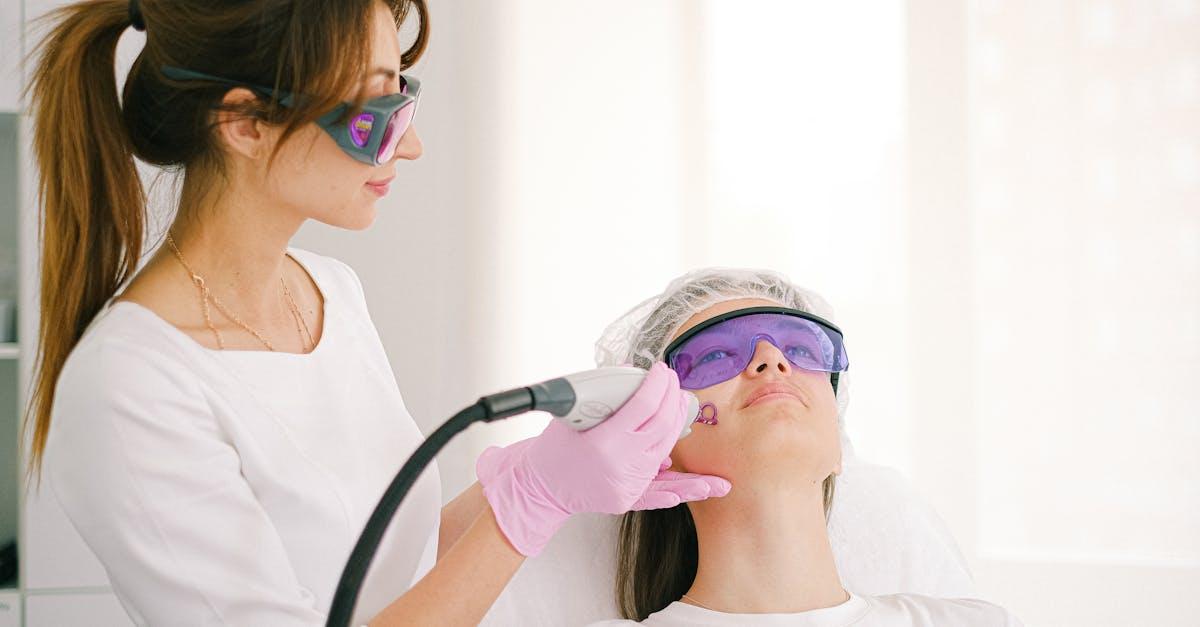
Pożegnaj grzybicę skóry z pomocą lasera to nie obietnica bez pokrycia, lecz konsekwencja rozwoju dermatologii i technologii medycznych. Coraz więcej gabinetów oferuje laserowe terapie wspierające leczenie infekcji wywołanych przez dermatofity oraz drożdżaki. Choć klasyczne leczenie przeciwgrzybicze pozostaje fundamentem, odpowiednio dobrany laser potrafi przyspieszyć oczyszczanie zmian skórnych, zmniejszyć ryzyko nawrotów i poprawić komfort pacjenta. W tym obszernym poradniku dowiesz się, jak skutecznie leczyć grzybicę skóry laserem, jak przygotować się do zabiegu, jakie są wskazania i ograniczenia oraz jak pielęgnować skórę po terapii, by efekt był trwały.
Czym jest grzybica skóry i dlaczego tak często nawraca
Grzybica skóry to grupa zakażeń wywołanych głównie przez dermatofity oraz drożdżaki, które chętnie zasiedlają wilgotne, ciepłe środowiska. Najczęściej dotyczą stóp, pachwin, tułowia i fałdów skórnych. Objawy to zaczerwienienie, świąd, łuszczenie, pęknięcia naskórka, a czasem pęcherzyki lub nadkażenia bakteryjne. Mimo pozornie prostej natury, te infekcje bywają przewlekłe i trudne do eradykacji, a ich nawracanie bywa zmorą nawet u osób przestrzegających zaleceń terapeutycznych.
Do głównych przyczyn trudności w leczeniu należą:
- Głębokość i rozsiew patogenu: strzępki grzybów mogą wnikać w warstwy naskórka i mieszków włosowych, gdzie trudno je dosięgnąć zwykłym kremem.
- Niedostateczna systematyczność leczenia miejscowego i zbyt szybkie przerywanie kuracji po ustąpieniu objawów.
- Warunki środowiskowe: wilgoć, maceracja naskórka, noszenie nieprzewiewnego obuwia i odzieży syntetycznej.
- Choroby współistniejące: cukrzyca, otyłość, zaburzenia odporności, przyjmowanie niektórych leków.
- Reekspozycja: zakażone obuwie, klapki, ręczniki, maty treningowe czy powierzchnie wspólne (prysznice, sauny).
Właśnie dlatego nowoczesne podejścia, takie jak terapia laserowa grzybicy skóry, zyskują na popularności: światło laserowe może docierać głębiej i działać selektywnie, nie uszkadzając otaczających tkanek, gdy parametry są odpowiednio dobrane.
Dlaczego tradycyjne leczenie czasem nie wystarcza
Standard leczenia obejmuje miejscowe preparaty przeciwgrzybicze (kremy, maści, spraye) oraz, w cięższych czy rozleglejszych przypadkach, leki doustne. Mimo to, część pacjentów doświadcza powolnego postępu lub nawrotów. Przyczyny:
- Bariera rogowaciejąca: zrogowaciały naskórek i hiperkeratoza utrudniają penetrację leków miejscowych.
- Kolonizacja w mieszkach włosowych: leki miejscowe mają ograniczony dostęp do głębszych struktur skóry.
- Działania niepożądane leków systemowych: nie każdy może przyjmować terapię doustną (np. z powodu chorób wątroby lub interakcji lekowych).
- Ograniczona adherencja: wielotygodniowe smarowanie bywa uciążliwe; pacjenci przerywają, gdy tylko zobaczą poprawę.
Leczenie laserowe nie zastępuje całkowicie farmakoterapii, ale może ją wzmocnić, skrócić czas wygojenia i pomóc uzyskać głębszą redukcję ładunku grzybiczego, co przekłada się na mniejsze ryzyko nawrotu.
Jak działa laser w terapii grzybicy
Lasery emitują skoncentrowaną wiązkę światła o określonej długości fali, przenosząc energię do tkanek i komórek. W kontekście grzybicy skóry kluczowe są dwa mechanizmy:
- Fototermoliza selektywna: światło przekształca się w ciepło w strukturach docelowych. Odpowiednio dobrane parametry mogą prowadzić do termicznego uszkodzenia komórek grzyba, osłabiając jego zdolność do namnażania i przetrwania.
- Modulacja mikrośrodowiska: ogrzanie tkanek poprawia mikrokrążenie i sprzyja naturalnym procesom regeneracyjnym skóry. W niektórych protokołach wykorzystuje się także działanie fotobiologiczne, które może wspierać odpowiedź immunologiczną w skórze.
W praktyce klinicznej stosuje się najczęściej lasery o długości fali w zakresie 1064 nm (Nd:YAG), a także 980 nm (diodowe), dobrane tak, aby osiągnąć efekt termiczny na pożądanej głębokości. W wybranych sytuacjach wykorzystuje się również lasery frakcyjne oraz terapie światłem w ramach protokołów łączonych.
Jak skutecznie leczyć grzybicę skóry laserem: praktyczny przewodnik
Skuteczność terapii zależy od właściwej kwalifikacji, dobrania parametrów, a także rygorystycznego podejścia do higieny i profilaktyki nawrotów. Oto krok po kroku, jak skutecznie leczyć grzybicę skóry laserem w sposób bezpieczny i świadomy.
Krok 1: Dokładna diagnoza i kwalifikacja
- Potwierdzenie rozpoznania: przed planowaniem zabiegów należy potwierdzić etiologię (dermatofity vs drożdżaki) poprzez badanie kliniczne i, w razie potrzeby, diagnostykę laboratoryjną.
- Ocena rozległości i głębokości zmian: od tego zależy wybór protokołu oraz liczba sesji.
- Wykluczenie przeciwwskazań: ciąża, aktywne infekcje bakteryjne, świeża opalenizna, niektóre choroby skóry, zaburzenia krzepnięcia, przyjmowanie fotouczulających leków.
Krok 2: Plan terapii skojarzonej
Laser najlepiej sprawdza się jako uzupełnienie leczenia przeciwgrzybiczego oraz zmian stylu życia. W praktyce dermatolog może zalecić:
- Preparaty miejscowe: kontynuowane równolegle w przerwach między sesjami laserowymi.
- Leczenie doustne: w rozległych lub opornych przypadkach.
- Dezynfekcję obuwia i tekstyliów: by ograniczyć reekspozycję.
- Strategię przeciwnawrotową: okresowe stosowanie środków profilaktycznych po zakończeniu kuracji.
Krok 3: Przygotowanie do zabiegu
- Unikanie słońca i samoopalaczy na 2–4 tygodnie przed sesją.
- Nie stosowanie drażniących kosmetyków w miejscu zabiegowym (kwasy, retinoidy) przez kilka dni przed naświetlaniem.
- Oczyszczenie skóry bezpośrednio przed zabiegiem; usunięcie kremów, olejków, dezodorantów.
- Wygodny, przewiewny strój ułatwiający ekspozycję obszaru zabiegowego.
Krok 4: Przebieg sesji laserowej
Podczas wizyty specjalista dobiera parametry urządzenia do fototypu skóry, lokalizacji zmian i ich charakteru. Następnie wykonuje serię kontrolowanych przejść głowicą po objętym obszarze. Odczucia pacjenta zwykle sprowadzają się do uczucia ciepła lub krótkich ukłuć.
- Czas trwania: od kilku do kilkudziesięciu minut w zależności od rozległości.
- Komfort: często stosuje się chłodzenie kontaktowe lub nawiew zimnego powietrza.
- Liczba sesji: najczęściej 3–6 zabiegów w odstępach 1–3 tygodni, w zależności od protokołu i reakcji skóry.
Krok 5: Pielęgnacja po zabiegu
- Unikanie przegrzewania i intensywnego wysiłku przez 24–48 godzin.
- Nawilżanie i łagodzenie delikatnymi preparatami, bez substancji drażniących.
- Ochrona przeciwsłoneczna SPF 30–50, szczególnie przy zabiegach na odsłoniętych partiach.
- Higiena i wymiana tekstyliów bezpośrednio po każdej sesji: świeże ręczniki, bielizna, skarpetki.
Tak prowadzony plan zwiększa szanse na to, że leczenie laserowe grzybicy skóry przyniesie trwałą poprawę, a komfort życia wzrośnie już po pierwszych tygodniach.
Rodzaje laserów i protokoły stosowane w grzybicy skóry
Na rynku dostępnych jest kilka typów urządzeń, które różnią się długością fali, głębokością penetracji i mechanizmem oddziaływania.
- Nd:YAG 1064 nm: głęboka penetracja, działanie termiczne. Chętnie stosowany w terapii zmian grzybiczych, również w sąsiedztwie okolic owłosionych oraz w profilaktyce nawrotów.
- Laser diodowy 980 nm: ukierunkowany na efekt ogrzewania i fototermicznego osłabiania struktur patogennych, ze stosunkowo dobrą tolerancją.
- Lasery frakcyjne (np. ablacyjne i nieablacyjne): mikrouszkodzenia frakcyjne mogą sprzyjać wymianie naskórka, poprawie penetracji leków miejscowych i redukcji rezerwuaru patogenów w warstwach powierzchownych.
- Światło w protokołach łączonych: w praktyce łączy się różne technologie, aby osiągnąć efekt synergii, np. z peelingami medycznymi, fotodynamicznymi schematami lub lekami miejscowymi.
Dobór technologii i parametrów zależy od obszaru ciała, fototypu skóry, rodzaju patogenu i historii wcześniejszych terapii.
Skuteczność: co pokazują doświadczenia i badania
W literaturze naukowej i praktyce klinicznej obserwuje się, że laserowa terapia grzybicy skóry może wspierać leczenie i przyspieszać ustępowanie objawów, zwłaszcza w schematach skojarzonych. W części publikacji raportuje się poprawę kliniczną i redukcję ładunku grzybiczego po serii zabiegów, jednak stopień korzyści bywa zróżnicowany i zależy od wielu czynników:
- Rodzaj patogenu i lokalizacja zmian (skóra gładka zwykle odpowiada szybciej niż paznokcie, ale towarzysząca maceracja stóp może nieco wydłużyć terapię).
- Regularność sesji i konsekwencja w pielęgnacji oraz profilaktyce nawrotów.
- Synergia z farmakoterapią: łączenie zabiegów z lekami miejscowymi lub systemowymi zwykle zwiększa skuteczność całkowitą.
Warto pamiętać, że laser nie jest magiczną różdżką; traktuj go jako silne narzędzie uzupełniające, a nie jedyną metodę. Właściwie zaplanowana kuracja, edukacja pacjenta i kontrola czynników środowiskowych mają kluczowe znaczenie dla długotrwałego efektu.
Bezpieczeństwo i możliwe działania niepożądane
Zabiegi laserowe wykonywane przez doświadczony personel mają dobry profil bezpieczeństwa. Najczęściej występują:
- Przemijające zaczerwienienie i uczucie ciepła w miejscu zabiegu przez kilka godzin do 1–2 dni.
- Suchość lub łuszczenie naskórka, które ustępuje przy stosowaniu odpowiedniej pielęgnacji.
- Rzadziej: punktowe strupki, lekka tkliwość, przejściowa hiperpigmentacja lub hipopigmentacja, szczególnie przy nieprzestrzeganiu ochrony przeciwsłonecznej.
Przeciwwskazania względne i bezwzględne obejmują m.in. aktywne infekcje bakteryjne w miejscu zabiegu, nowotwory skóry, świeżą opaleniznę, zaburzenia gojenia, skłonność do bliznowców, niektóre schorzenia przewlekłe w fazie zaostrzeń oraz ciążę w odniesieniu do wybranych technologii. Ostateczną kwalifikację zawsze przeprowadza specjalista, dopasowując procedurę do stanu zdrowia.
Dla kogo jest laserowe leczenie grzybicy skóry
Rozważ tę metodę, jeśli:
- Masz nawracające lub oporne infekcje, mimo stosowania właściwych leków miejscowych.
- Nie możesz przyjmować leków ogólnych z powodu przeciwwskazań lub chcesz ograniczyć ich stosowanie.
- Potrzebujesz przyspieszyć oczyszczanie skóry przed okresem intensywnej aktywności zawodowej lub sportowej.
- Masz rozległe ogniska, w których sama farmakoterapia działa z opóźnieniem.
Laser sprawdzi się również u osób, które oczekują strategii opartej na łączeniu metod i intensyfikacji skuteczności bez zwiększania dawki leków systemowych.
Przebieg sesji: od wejścia do gabinetu po wyjście
W dniu zabiegu skóra jest oceniana, dokumentowana fotograficznie i przygotowywana. Oczy oczek pacjenta i personelu są zabezpieczone okularami ochronnymi odpowiednimi dla danej długości fali. Po ustawieniu parametrów operator wykonuje szereg równoległych przejść, dążąc do równomiernego objęcia całego ogniska zakażenia oraz marginesu skóry niezmienionej. Zwykle zaleca się serię 3–6 spotkań. Pierwsze efekty pacjenci często zauważają po 2–3 sesjach: zmniejszenie świądu, wyrównanie kolorytu, ograniczenie łuszczenia i mniej nowych ognisk.
Po zabiegu: pielęgnacja i kontrola
Pierwsze 48 godzin to czas na łagodną pielęgnację. Warto unikać sauny, gorących kąpieli, intensywnych treningów, a także mechanicznego drażnienia skóry. Kluczowe zalecenia:
- Nawilżanie preparatami bez substancji zapachowych i drażniących.
- Ochrona UV, szczególnie na obszarach odsłoniętych.
- Wymiana tekstyliów po każdej sesji i pranie w wyższych temperaturach, jeśli to możliwe.
- Kontynuacja preparatów przeciwgrzybiczych zgodnie z planem lekarza.
Wizyty kontrolne pozwalają ocenić tempo poprawy, dokonać ewentualnej modyfikacji parametrów lub odstępów między sesjami i zaplanować działania profilaktyczne na okres po zakończeniu terapii.
Porównanie: laser vs farmakoterapia
- Farmakoterapia miejscowa: bezpieczna, szeroko dostępna, wymaga systematyczności; ograniczona penetracja w głąb struktur skóry i mieszków.
- Leki doustne: skuteczne w rozległych przypadkach, wymagają monitorowania działań niepożądanych i interakcji.
- Laser: wzmacnia efekt leczenia, szczególnie w terapii skojarzonej; poprawia komfort, może skrócić czas kuracji i zmniejszyć ryzyko nawrotów; wymaga serii zabiegów i dbałości o profilaktykę.
Najlepsze efekty daje podejście hybrydowe, w którym laser jest istotnym elementem planu, ale nie jedynym.
Najczęstsze pytania i odpowiedzi
Czy zabieg boli
Odczucia zależą od wrażliwości skóry i ustawień lasera. Najczęściej jest to ciepło lub krótkotrwałe ukłucia. Chłodzenie i żele łagodzące ograniczają dyskomfort.
Ile zabiegów jest potrzebnych
Zwykle 3–6 sesji co 1–3 tygodnie. Ostateczna liczba zależy od rozległości zmian, reakcji skóry i łączenia z innymi metodami.
Kiedy widać efekty
Pierwsze odczuwalne zmiany (mniej świądu, łuszczenia) pojawiają się często po 2–3 wizytach. Efekt estetyczny i kliniczny stopniowo narasta wraz z regeneracją skóry.
Czy laser jest bezpieczny latem
Możliwe, ale wymaga ścisłej ochrony przeciwsłonecznej i unikania opalania w okresie okołozabiegowym. Terminy najlepiej ustalać indywidualnie.
Czy można leczyć dzieci
W wybranych sytuacjach tak, ale decyzję podejmuje specjalista po ocenie wskazań, tolerancji i alternatyw terapii.
Ile kosztuje terapia
Cena zależy od regionu, technologii i rozległości. Orientacyjnie pojedyncza sesja może kosztować od około 250–800 zł, a pakiety kilku wizyt od około 900–2500 zł. Warto pytać o konsultację, ocenę rozległości i możliwe rabaty za serię.
Czy laser całkowicie zastępuje leki
Najlepsze wyniki osiąga się w terapii skojarzonej. Laser może zmniejszać liczbę nawrotów i skracać powrót skóry do zdrowia, ale leczenie farmakologiczne często pozostaje ważnym elementem planu.
Strategie zwiększające skuteczność i trwałość efektu
Aby maksymalnie wykorzystać potencjał terapii, połącz zabiegi z codziennymi nawykami wspierającymi zdrowie skóry:
- Suche i przewiewne środowisko: noś skarpetki z włóknami naturalnymi, zmieniaj obuwie, stosuj wkładki absorbujące wilgoć.
- Higiena tekstyliów: częsta wymiana i pranie w wyższej temperaturze; żelazko lub parownica mogą wspierać dezynfekcję.
- Dezynfekcja obuwia: spray przeciwgrzybiczy, wkładki antyseptyczne lub promieniowanie UV w urządzeniach do obuwia.
- Prysznice publiczne i siłownie: klapki ochronne, osobisty ręcznik, unikanie bezpośredniego kontaktu ze wspólnymi powierzchniami.
- Skóra sucha po myciu: dokładnie osuszaj, zwłaszcza przestrzenie międzypalcowe stóp.
- Kontrola chorób towarzyszących: wyrównanie glikemii, redukcja masy ciała, optymalizacja snu i diety wspiera odporność skóry.
Przeciwwskazania i środki ostrożności
- Świeża opalenizna i fotouczulenie: zwiększają ryzyko zaburzeń barwnikowych; odrocz zabieg, jeśli to konieczne.
- Aktywne uszkodzenia skóry: ropnie, rozległe nadkażenia, owrzodzenia w polu zabiegowym wymagają wstępnego leczenia.
- Skłonność do bliznowców i zaburzeń gojenia: wymaga indywidualnej oceny ryzyka i modyfikacji parametrów.
- Ciąża i laktacja: w wielu gabinetach traktowane jako przeciwwskazanie względne; decyzję podejmuje lekarz.
Bezpieczeństwo zwiększa skrupulatny wywiad, rzetelna kwalifikacja oraz korzystanie z certyfikowanych urządzeń obsługiwanych przez przeszkolony personel.
Planowanie serii zabiegów i harmonogram
Zaprojektuj ścieżkę leczenia tak, aby nie kolidowała z aktywnościami zawodowymi i sportowymi. Dobre praktyki obejmują:
- Start terapii w okresie mniejszej ekspozycji na słońce.
- Regularne odstępy między sesjami w celu akumulacji efektu.
- Kontrole co 2–4 tygodnie do zakończenia serii, potem po 2–3 miesiącach ocena trwałości efektu.
W przypadku ognisk nawracających na stopach warto rozważyć utrzymaniowe elementy profilaktyki lub sporadyczne zabiegi przypominające.
Najczęstsze błędy, które obniżają skuteczność
- Przerywanie kuracji zbyt wcześnie po pierwszej poprawie.
- Brak dezynfekcji obuwia i tekstyliów po sesjach.
- Ignorowanie mikro urazów i maceracji skóry stóp, które ułatwiają kolonizację.
- Ekspozycja na słońce bez filtrów UV w trakcie cyklu zabiegowego.
Eliminacja tych błędów potrafi istotnie zwiększyć szanse na trwałe powodzenie terapii.
Mit kontra fakt: laser a grzybica skóry
- Mit: Laser wyleczy wszystkie przypadki w jednej sesji. Fakt: Najlepsze efekty daje seria zabiegów z profilaktyką i, w wielu przypadkach, łączeniem z lekami.
- Mit: Laser jest bolesny i niebezpieczny. Fakt: Przy właściwych parametrach i ochronie to procedura o dobrym profilu bezpieczeństwa i akceptowalnym komforcie.
- Mit: Po laserze nawroty nie występują. Fakt: Nawroty są możliwe, ale ich ryzyko można ograniczyć higieną, dezynfekcją i planem utrzymaniowym.
Ile to trwa i ile kosztuje: praktyczne spojrzenie
Pełny cykl to najczęściej 1–3 miesiące. Czas sesji zależy od rozległości ognisk. Koszt jednostkowy waha się zwykle w przedziale kilkuset złotych. Warto zapytać o:
- Pakiety serii i ewentualne zniżki.
- Wliczone konsultacje i kontrole.
- Rekomendowane preparaty pielęgnacyjne i ewentualne koszty dodatkowe.
Studium przypadku: strategia skojarzona u aktywnej osoby
Pacjent z nawracającą grzybicą skóry stóp po kilku cyklach leków miejscowych i okresowych lekach doustnych trafia do gabinetu laseroterapii. Otrzymuje plan łączący: serię 5 zabiegów Nd:YAG co 2 tygodnie, równoległe leczenie miejscowe, dezynfekcję obuwia i zmianę skarpet na oddychające. Dodatkowo wdraża zwyczaj dokładnego osuszania przestrzeni międzypalcowych oraz noszenia klapek na basenie. Po 8 tygodniach raportuje wyraźną poprawę, zmniejszenie świądu i brak nowych ognisk. Po zakończeniu serii utrzymuje profilaktykę i umawia się na kontrolę po 3 miesiącach. Taki zintegrowany model zwiększa szansę na trwały efekt.
Jak wybrać gabinet i specjalistę
- Doświadczenie i kwalifikacje: zapytaj o liczbę przeprowadzonych zabiegów w leczeniu grzybicy i protokoły stosowane w podobnych przypadkach.
- Sprzęt: urządzenia certyfikowane, serwisowane, z szerokim zakresem parametrów i odpowiednimi systemami chłodzenia.
- Proces kwalifikacji: rzetelny wywiad, badanie, informacja o alternatywach oraz realistyczne omówienie efektów.
- Opieka po zabiegu: jasne zalecenia, możliwość konsultacji i kontrolne wizyty.
Checklisty: gotowe do użycia
Przed pierwszą sesją
- Potwierdzona diagnoza i omówiony plan skojarzony.
- Brak świeżej opalenizny, odstawione środki drażniące w miejscu zabiegu.
- Zapewnione środki do dezynfekcji obuwia i prania w domu.
- Ustalony harmonogram wizyt i kontroli.
Po każdej sesji
- Nawilżanie i ochrona UV.
- Wymiana tekstyliów i dezynfekcja obuwia.
- Kontynuacja leków miejscowych zgodnie z zaleceniem.
- Obserwacja skóry i odnotowanie zmian do omówienia na kontroli.
Podsumowanie: inteligentna ścieżka do trwałej poprawy
Laserowe leczenie grzybicy skóry jest realnie wartościowym uzupełnieniem standardowej terapii. Działa selektywnie, pomaga ograniczyć ładunek patogenów i wspiera regenerację skóry. Aby naprawdę pożegnać grzybicę skóry, połącz zabiegi z konsekwentną farmakoterapią, higieną i profilaktyką. Dobrze zaplanowany cykl, właściwa pielęgnacja oraz kontrola czynników środowiskowych tworzą spójny system, który zwiększa szansę na trwały efekt i komfort bez uciążliwego świądu, łuszczenia czy pękania naskórka.
Wezwanie do działania
Jeśli zmagasz się z nawracającą infekcją i chcesz wiedzieć, jak skutecznie leczyć grzybicę skóry laserem w Twojej sytuacji, umów konsultację u dermatologa lub w sprawdzonym gabinecie laseroterapii. Wspólnie zaplanujecie terapię skojarzoną dopasowaną do rodzaju zmian, stylu życia i oczekiwań. Pamiętaj: im lepiej zrozumiesz mechanizmy choroby i zasady profilaktyki, tym większa szansa na długotrwałą remisję.
Informacje w tym artykule mają charakter edukacyjny i nie zastępują profesjonalnej porady medycznej. Ostateczne decyzje terapeutyczne podejmuje specjalista po ocenie klinicznej.